 /
/ - 受診される方へ /
- 専門外来のご案内
専門外来のご案内
専門外来 - ぶどう膜炎
サルコイドーシス、原田病、ベーチェット病に代表される眼炎症疾患
ぶどう膜とは虹彩、毛様体、脈絡膜のことを指しますが、眼内の炎症性疾患を総称してぶどう膜炎と呼んでいます。眼だけの病気というよりは、全身病の一部分として起こることが多いのが特徴です。サルコイドーシス、原田病、ベーチェット病などの代表疾患以外にも、様々な自己免疫性疾患や、感染性疾患、腫瘍性疾患などによって眼が見えにくくなりなります。現代医学では判っていない原因も多く存在し、膠原病内科や呼吸器科を始めとする他科との連携を行いながら病気症状に応じた診療を行っています。また多施設と共同で行っている網羅的迅速診断システムの研究開発を通じて、できるだけ多くのぶどう膜炎の原因が解明できるよう務めています。
ぶどう膜外来は毎週火曜日です。グループドクター数人で診察しており、予診ドクターは毎回変わる可能性があります。必ず上級医が後ろにおり、病状を複数のドクターで検討しながら進めています。ぶどう膜炎の治療としては副腎皮質ステロイド剤や免疫抑制剤、原因によっては抗生剤や抗腫瘍薬等を使用します。これらに加え、最近ではTNF-αという炎症性サイトカインに対する分子標的薬であるインフリキシマブ・アダリムマブがぶどう膜炎に対して保険適応が認められ、治療成績に大きく貢献しています。当科ではこのような新しい内科的治療を積極的に取り入れながら、炎症コントロール、または診断目的で各種手術(硝子体手術、緑内障手術、白内障腫手術など)も積極的に行っており、治療成績は向上しています。ぶどう膜炎は治療が上手くいかないと失明につながる重要な疾患です。専門性の高い充実したメンバーで、患者様のご期待に沿いたいと頑張っています。
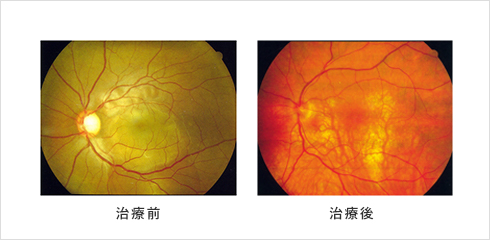
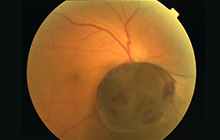
図1:原田病患者の眼底写真
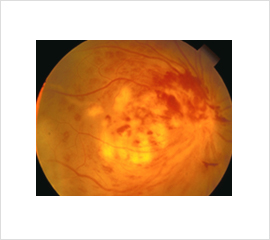
図2:ベーチェット病患者の眼底写真
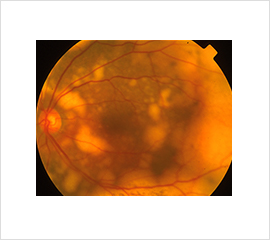
図3:眼内悪性リンパ腫患者の眼底写真
専門外来 - 網膜硝子体
網膜硝子体外来では、網膜硝子体疾患全般の診療を行い、対象疾患は糖尿病網膜症、裂孔原性網膜剥離、増殖硝子体網膜症、黄斑疾患(黄斑円孔、黄斑上膜、硝子体黄斑牽引症候群など)、眼外傷(穿孔性眼外傷、眼球破裂)、腫瘍性疾患、炎症性疾患などです。
10名程の網膜硝子体疾患を専門にする医師が診療にあたっています。
難しい疾患に関しては、その場で複数の医師が話し合い、正確かつ迅速な診断と治療を目指しています。
日々の診療では、最新検査機器を用いるなど、複数の検査を組み合わせることで客観的な評価による診断と病期の判定を行い、個々の症例に応じた定期的な経過観察や、外来治療を行っております。
手術が必要な症例においては、入院治療へ円滑に移行しています。網膜剥離などの、緊急性の高い症例では、可及的速やかに入院して頂き、手術を行っております。
我々の網膜硝子体疾患に対する手術成績は国内外でトップクラスであり、重症な網膜硝子体疾患を中心として年間約600例以上の手術症例があります。また、最近は、小切開硝子体手術の件数が増え、患者さんの早期社会復帰を可能にしています。常に新しい術式の開発や術後のデータを分析することで、安全で質の高い最善の手術法を実践しており、その結果を国内外の学会で報告しています。
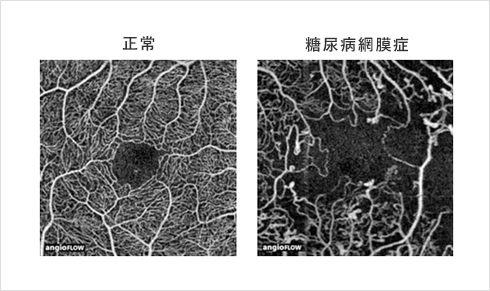
図1:OCT angiography 画像
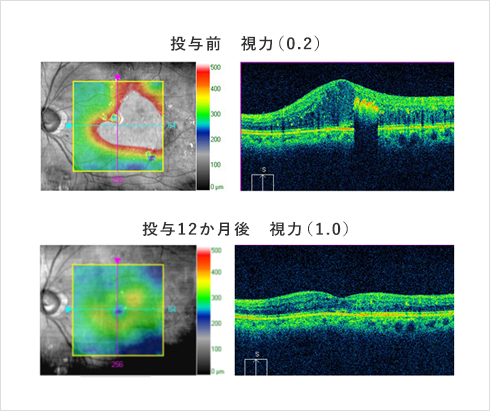
図2:糖尿病黄斑浮腫への抗VEGF薬治療
専門外来 - 加齢黄斑変性

- 初診 /
- 月曜日・水曜日・金曜日
- 再診 /
- 月曜日・水曜日・木曜日
- スタッフ /
- 塩瀬 聡美、納富 昭司、狩野 久美子、森 賢一郎、福田 洋輔、
前原 裕亮、清原 鴻平、八坂 裕太、弓削 昂大、山川 良太、
林 邦彦
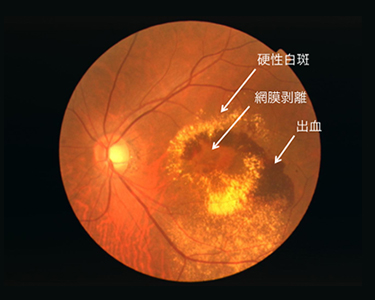
片目で見たとき「碁盤の目」や「障子のさん」が歪んで見えることはありませんか?加齢黄斑変性は、年を取ると誰にでも起こりうる病気です。日本の中高年の失明原因の4位であり、年々その患者数は増え続け、50歳以上の100人に1人が発症することが疫学でわかっています。
黄斑という、ものをみる中心にあたる部分に新生血管ができ、そこから出血や網膜剥離をおこすため、視力が落ちていきます。加齢が原因ですのでそのまま放置すると年を重ねるに従い、悪化してきます。つまり、早期発見 早期治療が大切な病気なのです。
当院は全国でも有数の加齢黄斑変性専門施設です。
症例数は年々増加しており、現在は年間約1000人程度です。
活動性病変に対して、従来は、レーザー光凝固が主体でしたが、適応にならない患者様がほとんどでした。
近年、光線力学療法(PDT)、抗血管新生薬の眼内注射などの新しい治療ができてきており、患者様の治療の適応が広がりました。またそれ以外にも新しい薬物が次々に開発され、その臨床試験も複数行っております。
加齢黄斑変性以外でも、近視が原因の近視性脈絡膜血管新生、若い方に発生する特発性脈絡膜血管新生、網膜色素線状症に伴う新生血管、など、黄斑に関連する様々な疾患に対して、蛍光眼底造影、optical coherence tomography(OCT)を使用した網膜断層像、によって病変の正確な評価を行った後、必要に応じて抗血管新生薬の投与を行っております。
専門外来 - 網膜色素変性
網膜色素変性は、遺伝子のキズによって網膜が少しずつ傷んでいく病気です。暗いところで見えにくいという「夜盲(鳥目)」ではじまり、「視野狭窄(見える範囲が狭くなる)」により、人や物にぶつかりやすい、つまずきやすい、などの症状が出てきます。
当院では、年間600名を超える患者さんをフォローしています。患者さんやご家族の話に耳を傾けることを基本姿勢とし、病気の原因や進行度、遺伝など、網膜色素変性という病気を正しく理解し、上手にお付き合いするための情報提供に重点を置いています。
また、黄斑部合併症をはじめとした治療可能な合併症の早期発見・早期治療を目指した診療を実践しています。臨床研究も積極的に行っております。
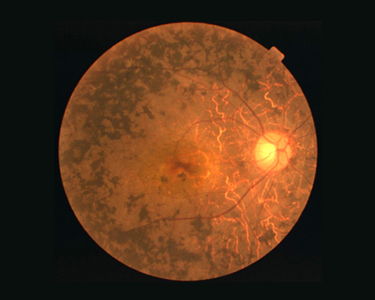
図:網膜色素変性患者の眼底写真
(網膜に色素沈着が認められる)
また、近未来の治療法開発のひとつとして、遺伝子治療の実用化を目指した研究を実施しています。視細胞保護遺伝子治療臨床研究は、平成24年8月に厚生労働大臣からの了承を得て、平成25年3月に第一症例への投与を実現しました。これまでに低濃度群(5名)への投与を完了し、2年間の観察期間も終了しました。現時点で試験を中止するような有害事象は認められておりません。
この臨床研究に引き続き、医師主導治験(Phase I/IIa)の準備をすすめており、平成30年度中のスタートを予定しております。
専門外来 - 緑内障
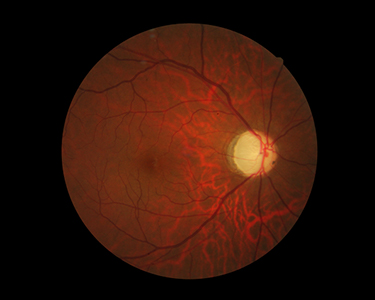
図:緑内障患者の眼底写真
(視神経乳頭の陥凹が拡大し、色調が蒼白になっている)
緑内障は、「眼圧が高い」ことで症状が進行していく病気というイメージがありますが、日本人には眼圧が高くない、正常範囲内の患者さん(正常眼圧緑内障)が多いことが疫学調査によりわかっており、診断には眼科受診が必要です。また、40歳以上の約5%の方が罹患しており、我が国の中途失明原因の第1位である重篤な病気です。
当院では、OCTなどの最新検査機器を用いて、緑内障の早期診断、早期治療に努めています。
また薬物治療でコントロールが不十分な患者様に対しては、線維柱帯切除術や線維柱帯切開術を中心に年間約100例の手術を行っています。難治性の緑内障に対しては、チューブインプラント手術も行っています。
研究面では、久山町研究室、秋田大学、大分大学との共同で、緑内障の疫学研究を行っており、新たな治療法の開発につながる全身・遺伝的因子の発見を目指しています。
専門外来 - 眼腫瘍・眼形成・涙道疾患

- 初診 /
- 月曜日・水曜日・金曜日
- 再診 /
- 月曜日・水曜日・金曜日
- スタッフ /
- 秋山 雅人、田邉 美香、髙木 健一、山名 佳奈子、関 瑛子、
藤井 裕也、小出 遼平、永田 純也、神川 文音、山川 良太、
林 邦彦
当院は眼腫瘍専門診療を標榜する全国でも数少ない施設の一つです。
眼窩腫瘍、涙腺腫瘍、悪性リンパ腫、眼瞼腫瘍(脂腺癌や基底細胞癌)、結膜腫瘍(上皮内癌や悪性黒色腫)、また眼内の網膜芽細胞腫や脈絡膜悪性黒色腫の治療を行っており、これら眼部腫瘍の新患数は年間約250例です。
当院では40年余にわたって眼腫瘍を専門的に診療しており、多くの患者様の長期経過をみていることに特徴があります。
この経験から、腫瘍を切るというだけでなく、あるときは積極的治療、あるときは保存治療をと、患者様の人生計画とライフスタイルを考えて治療法を提案するようにしています。
また、眼瞼下垂や眼瞼内反、顔面神経麻痺などあらゆる眼瞼形成手術に対応可能で、涙道閉塞に対する涙道手術にも力を入れており、眼形成疾患の新患数は年間約350例です。
疾患名と当院での主な治療の行い方
- 結膜腫瘍
- 抗癌剤の点眼や結膜下注射を行い、早期例ではメスを入れずに治療、重症例でも最小限の手術で目に優しい治療を行います。
結膜悪性黒色腫ではインターフェロン注射を併用して生命予後を飛躍的に改善させています。 - 眼窩腫瘍
- 眼窩壁の骨切りを上壁や下壁に拡大して大型の腫瘍も取り残しなく安全に摘出します。眼窩先端部の腫瘍は脳神経外科との連携で、鼻腔に及ぶものは耳鼻咽喉科との連携で行います。
- 悪性リンパ腫
- 良悪性の診断が難しい眼部のリンパ腫に対しては遺伝子解析を含めた多角的な診断を行い、過少治療や過大治療が行われないよう細心の注意をはらっています。
結膜の悪性リンパ腫では当院作成の角膜防護板を使用してほとんど合併症のない放射線治療を実現しています。 - 網膜芽細胞腫
- 全身化学療法、ダイオードレーザー(経瞳孔温熱療法)、抗癌剤局注による眼球温存治療、症例により眼球摘出、術後化学療法を行っています。
小児科腫瘍グループとの連携で局所治療と全身治療を最適のタイミングで並行できるのが当院の特徴です。 - 脈絡膜悪性黒色腫
-
重粒子線、サイバーナイフ、強度変調放射線治療(IMRT)、眼球摘出から治療法を選択していただきます。
サイバーナイフなどを用いた当院の定位放射線治療の成績は、局所制御100%、眼球保存91%です。 - 眼瞼腫瘍
-
抗がん剤点眼併用手術により切除範囲を縮小した「目に優しい」治療を行っています。
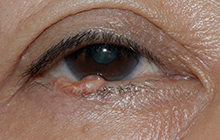
眼瞼切除後は耳介軟骨や口唇粘膜、硬口蓋粘膜を用いた再建などを行います。眼瞼全体や頬部におよぶ手術では耳鼻科との連携で手術を行っています。 - 眼形成疾患
-
産まれつきの眼瞼下垂や加齢による眼瞼下垂、眼瞼内反など眼瞼疾患の初回手術から再手術まで、様々な病態に応じた適切な治療を行っています。
顔面外傷後の眼瞼内反や脳梗塞後の顔面神経麻痺による下眼瞼外反など頻度の低い疾患にも対応可能です。
甲状腺眼症において失明のリスクある視神経症に対する眼窩減圧術や、眼瞼後退、斜視などの治療も行っています。 - 涙道疾患
- 目から鼻へ涙を排出する経路を涙道といいますが、この部位が閉塞すると涙がこぼれる流涙症になります。先天性の閉塞・感染症・慢性炎症など、様々な原因が知られており、一部抗がん剤の副作用でも涙道閉塞が生じることが知られています。
こうした涙道閉塞に対して複数の涙道専門医で協議し、閉塞部位やご本人の全身状態およびご希望に応じて、涙嚢鼻腔吻合術(鼻内法、鼻外法)、涙小管形成術、涙管チューブ挿入術を行っています。
専門外来 - 未熟児網膜症および小児眼疾患

視力の発達途上にある小児では、病気の早期発見、早期治療および継続的治療が大切です。
当院では、視力測定困難な乳幼児や発達障害児に対しても、屈折検査、眼底検査を必要に応じて行っており、適切な治療介入、一人ひとりにあった丁寧な診療を心がけています。
疾患名と当院での主な治療の行い方
- 未熟児網膜症
- 新生児集中治療室(NICU)にて、未熟児網膜症の管理を中心とした新生児診察を行っています。周産期医療の発展に伴い、超低出生体重時の救命率が向上し、それに伴い未熟児網膜症の患児も増加傾向にあります。
未熟児網膜症は適切な時期に網膜光凝固術を行えば、網膜症の進行を抑えることが可能です。
近年、劇症型の未熟児網膜症も増加しており、当院では網膜光凝固術に加え、抗血管内皮増殖因子抗体硝子体注射治療も行っています。
詳しくはこちら - 斜視、弱視
- 斜視に対しては、原因、病態に応じて、手術、プリズム眼鏡などの治療を行っています。
最近では、大人の斜視に対して、ボツリヌス療法を用いた斜視治療も行っています。
弱視に対しては、原因に応じて、眼鏡処方を主とする屈折矯正、遮蔽訓練などを行っています。
詳しくはこちら - 先天性眼瞼下垂、眼瞼内反症
- 視機能に影響を及ぼす高度の先天性眼瞼下垂や眼瞼内反症(さかまつげ)に対して、その原因に応じた手術治療を行っています。
詳しくはこちら - 先天性眼疾患
- 先天性鼻涙管閉塞、先天性白内障、先天性緑内障、先天奇形などの先天性疾患に対する治療を行っています。

















